| Weblog |
|---|
martes, julio 10, 2012
Neuropatía diabética periférica
La neuropatía diabética periférica (NDP) está asociada con morbilidad y mortalidad graves y con una disminución notoria en la calidad de vida. Esta afección se caracteriza por dolor, parestesias y pérdida sensorial y afecta hasta al 50% de los pacientes con diabetes. En términos absolutos, si se estima una prevalencia global de la diabetes de 472 millones de personas para el año 2030, la NDP afectará a 236 millones de pacientes en todo el mundo. Los costos relacionados con la enfermedad también son elevados; se calcula que sólo en los EE.UU. el costo asociado con la NDP es de 10 900 millones de dólares por año. Estos datos indican que la NDP, junto con las úlceras de pie y el dolor neuropático con que esta enfermedad suele asociarse, lejos de representar una anomalía benigna, constituye un desafío tanto para la profesión médica como para toda la sociedad.
La neuropatía diabética periférica (NDP) está asociada con morbilidad y mortalidad graves y con una disminución notoria en la calidad de vida. Esta afección se caracteriza por dolor, parestesias y pérdida sensorial y afecta hasta al 50% de los pacientes con diabetes. En términos absolutos, si se estima una prevalencia global de la diabetes de 472 millones de personas para el año 2030, la NDP afectará a 236 millones de pacientes en todo el mundo. Los costos relacionados con la enfermedad también son elevados; se calcula que sólo en los EE.UU. el costo asociado con la NDP es de 10 900 millones de dólares por año. Estos datos indican que la NDP, junto con las úlceras de pie y el dolor neuropático con que esta enfermedad suele asociarse, lejos de representar una anomalía benigna, constituye un desafío tanto para la profesión médica como para toda la sociedad.
Características clínicas de la NDP
La NDP ha sido definida como una polineuropatía sensitivo-motora simétrica que se atribuye a los cambios metabólicos y microvasculares producidos como consecuencia de la hiperglucemia crónica. El primer indicador cuantitativo objetivo de esta enfermedad, generalmente subclínico, es una alteración en las pruebas de conducción nerviosa. Clínicamente, este tipo de neuropatía comienza a manifestarse en los dedos de los pies, para luego avanzar en sentido proximal. Una vez establecida en los miembros inferiores, suele afectar los miembros superiores, adoptando un patrón de distribución de déficit sensorial “en guantes y medias”. El déficit motor no es habitual en los estadios tempranos, por lo que la debilidad muscular sintomática suele aparecer tardíamente en el transcurso de la enfermedad.
Los síntomas dolorosos, tales como quemazón, hormigueo, punzadas, etc., se presentan en un tercio de los pacientes con NDP y en alrededor del 20% de todos los pacientes con diabetes. Por lo general, estos síntomas empeoran por la noche y generan alteraciones en el sueño, lo cual, sumado a los síntomas diurnos, producen una reducción importante en la capacidad individual de desempeñar las tareas habituales. El dolor crónico persistente se asocia con depresión y ansiedad. De todos modos, se debe tener presente que estos síntomas no son un indicador confiable de la gravedad del daño nervioso, ya que algunos pacientes con síntomas graves presentan un déficit sensorial leve y viceversa.
Por su parte, la falta de sensibilidad puede contribuir con la aparición de lesiones en los pies o en las manos, las que en ocasiones pueden llevar a ulceraciones e infecciones graves que pueden terminar en una amputación.
La NDP ha sido definida como una polineuropatía sensitivo-motora simétrica que se atribuye a los cambios metabólicos y microvasculares producidos como consecuencia de la hiperglucemia crónica. El primer indicador cuantitativo objetivo de esta enfermedad, generalmente subclínico, es una alteración en las pruebas de conducción nerviosa. Clínicamente, este tipo de neuropatía comienza a manifestarse en los dedos de los pies, para luego avanzar en sentido proximal. Una vez establecida en los miembros inferiores, suele afectar los miembros superiores, adoptando un patrón de distribución de déficit sensorial “en guantes y medias”. El déficit motor no es habitual en los estadios tempranos, por lo que la debilidad muscular sintomática suele aparecer tardíamente en el transcurso de la enfermedad.
Los síntomas dolorosos, tales como quemazón, hormigueo, punzadas, etc., se presentan en un tercio de los pacientes con NDP y en alrededor del 20% de todos los pacientes con diabetes. Por lo general, estos síntomas empeoran por la noche y generan alteraciones en el sueño, lo cual, sumado a los síntomas diurnos, producen una reducción importante en la capacidad individual de desempeñar las tareas habituales. El dolor crónico persistente se asocia con depresión y ansiedad. De todos modos, se debe tener presente que estos síntomas no son un indicador confiable de la gravedad del daño nervioso, ya que algunos pacientes con síntomas graves presentan un déficit sensorial leve y viceversa.
Por su parte, la falta de sensibilidad puede contribuir con la aparición de lesiones en los pies o en las manos, las que en ocasiones pueden llevar a ulceraciones e infecciones graves que pueden terminar en una amputación.
Tratamiento de la NDP dolorosa
El enfoque terapéutico actual para la NDP dolorosa consiste, en primera instancia, en alcanzar y mantener una glucemia lo más cercana posible a lo normal. Sin embargo, a muchos pacientes con diabetes, especialmente los que presentan diabetes tipo 2, les resulta verdaderamente dificultoso cumplir con este objetivo.
De acuerdo con las recomendaciones actuales, la terapia farmacológica de la NDP que cursa con dolor consiste en la administración de un antidepresivo tricíclico, un inhibidor de la recaptación de serotonina y noradrenalina (IRSN) o un alfa2delta agonista como primera línea de tratamiento. El IRSN de elección es la duloxetina, mientras que el alfa2delta agonista más recomendado es la pregabalina. Si no se logra un control adecuado del dolor, se puede recurrir a una combinación de drogas. En última instancia, se puede indicar el agregado de opioides, como el tramadol o la oxicodona. De todos modos, la selección del fármaco o los fármacos a utilizar depende de la evaluación de las posibles contraindicaciones, de las comorbilidades y del costo del tratamiento.
Más allá del control glucémico, poco se ha avanzado en el desarrollo de compuestos que puedan detener el proceso neuropático. Aunque varios agentes están siendo investigados actualmente, sólo un potente antioxidante, el ácido alfa lipoico, ha demostrado cierta utilidad y ya se comercializa en algunos países.
El enfoque terapéutico actual para la NDP dolorosa consiste, en primera instancia, en alcanzar y mantener una glucemia lo más cercana posible a lo normal. Sin embargo, a muchos pacientes con diabetes, especialmente los que presentan diabetes tipo 2, les resulta verdaderamente dificultoso cumplir con este objetivo.
De acuerdo con las recomendaciones actuales, la terapia farmacológica de la NDP que cursa con dolor consiste en la administración de un antidepresivo tricíclico, un inhibidor de la recaptación de serotonina y noradrenalina (IRSN) o un alfa2delta agonista como primera línea de tratamiento. El IRSN de elección es la duloxetina, mientras que el alfa2delta agonista más recomendado es la pregabalina. Si no se logra un control adecuado del dolor, se puede recurrir a una combinación de drogas. En última instancia, se puede indicar el agregado de opioides, como el tramadol o la oxicodona. De todos modos, la selección del fármaco o los fármacos a utilizar depende de la evaluación de las posibles contraindicaciones, de las comorbilidades y del costo del tratamiento.
Más allá del control glucémico, poco se ha avanzado en el desarrollo de compuestos que puedan detener el proceso neuropático. Aunque varios agentes están siendo investigados actualmente, sólo un potente antioxidante, el ácido alfa lipoico, ha demostrado cierta utilidad y ya se comercializa en algunos países.
Conclusiones
La NDP tiene alta prevalencia entre los pacientes con diabetes; el control de la glucemia es el principal componente de su tratamiento. Dado que los factores de riesgo cardiovascular desempeñan un papel importante en la diabetes y en la patogénesis de la NDP, también éstos deberían ser controlados. La NDP que cursa con dolor es difícil de tratar. Los fármacos de primera línea para esta enfermedad incluyen antidepresivos tricíclicos, duloxetina o pregabalina. La terapia combinada puede ser útil en los casos de dolor intenso, aunque aún se requieren más estudios sobre este tema. Por último, los hallazgos de los estudios por imágenes, que señalan que el sistema nervioso central también estaría involucrado en la NDP, deberían abrir nuevas líneas de investigación a fin de hallar tratamientos más eficaces.
La NDP tiene alta prevalencia entre los pacientes con diabetes; el control de la glucemia es el principal componente de su tratamiento. Dado que los factores de riesgo cardiovascular desempeñan un papel importante en la diabetes y en la patogénesis de la NDP, también éstos deberían ser controlados. La NDP que cursa con dolor es difícil de tratar. Los fármacos de primera línea para esta enfermedad incluyen antidepresivos tricíclicos, duloxetina o pregabalina. La terapia combinada puede ser útil en los casos de dolor intenso, aunque aún se requieren más estudios sobre este tema. Por último, los hallazgos de los estudios por imágenes, que señalan que el sistema nervioso central también estaría involucrado en la NDP, deberían abrir nuevas líneas de investigación a fin de hallar tratamientos más eficaces.
♦ Artículo redactado por SIIC –Sociedad Iberoamericana de Información Científica
viernes, marzo 02, 2012
Intervención fisioterapéutica con la técnica del drenaje linfático manual en el linfedema
Physiotherapy interventions with the technique of manual lymph drainage in lymphoedema
Catalina Salazar Gaitán. Fisioterapeuta. Especialista en integridad educativa en la discapacidad. Docente-asesor de la Fundación Universitaria María Cano
RESUMEN
El linfedema es el aumento de volumen de una o varias partes del cuerpo, ocasionado por la acumulación de líquido tisular (linfa) que se encuentra entre la piel y el plano muscular. Se debe al mal funcionamiento del sistema linfático y, en muchos casos, se desarrolla tras una intervención para extirpar un tumor en la zona mamaria, en la que se suprime, además, un determinado número de ganglios axilares. El linfedema secundario a mastectomía es una afección frecuente entre los pacientes, generalmente en mujeres, que han sido sometidas a esta intervención. Una vez instaurada la patología, se debe realizar un tratamiento fisioterapéutico lo más precoz posible, mediante el uso de la técnica de Drenaje Linfático Manual, de vendaje compresivo y entre otros procedimientos para el proceso de intervención; el cual será de vital importancia para lograr resultados satisfactorios, mejorando considerablemente la calidad de vida de estos pacientes.
martes, febrero 14, 2012
LA FRUTA QUE CURA EL CANCER
 ES 10.000 VECES MAS FUERTE QUE UNA QUIMIOTERAPIA Y... NO QUIEREN QUE LO SEPAMOS PORQUE SINO LAS GRANDES CADENAS DE MEDICAMENTOS DEJARIAN DE VENDER SUS MACABROS PRODUCTOS...
ES 10.000 VECES MAS FUERTE QUE UNA QUIMIOTERAPIA Y... NO QUIEREN QUE LO SEPAMOS PORQUE SINO LAS GRANDES CADENAS DE MEDICAMENTOS DEJARIAN DE VENDER SUS MACABROS PRODUCTOS...EL ANTI-CANCERÍGENO MÁS PODEROSO DELPLANETA
La Guanábana o la fruta del árbol de Graviola es un producto milagroso para matar las células cancerosas. Es 10,000 veces más potente que la quimioterapia. ¿Por qué no estamos enterados de ello? Porque existen organizaciones interesadas en encontrar una versión sintética, que les permita obtener fabulosas utilidades. Así que de ahora en adelante usted puede ayudar a un amigo que lo necesite, haciéndole saber que le conviene beber jugo de guanábana para prevenir la enfermedad. Su sabor es agradable. Ypor supuesto no produce los horribles efectos de la quimioterapia. Y sí tiene la posibilidad de hacerlo, plante un árbol de guanábana en su patio trasero. Todas sus partes son útiles.
La próxima vez que usted quiera beber un jugo, pídalo de guanábana. ¿Cuántas personas mueren mientras este secreto ha estado celosamente guardado para no poner en riegos las utilidades multimillonarias de grandes corporaciones? Como usted bien lo sabe el árbol de guanábana es bajo. No ocupa mucho espacio, Se le conoce con el nombre de Graviola en Brasil, guanábana en Hispanoamérica, y "Soursop" en Inglés.
La fruta es muy grande y su pulpa blanca, dulce, se come directamente o se la emplea normalmente, para elaborar bebidas, sorbetes, dulces etc. El interés de esta planta se debe a sus fuertes efectos anti cancerígenos. Y aunque se le atribuyen muchas más propiedades, lo más interesante de ella es el efecto que produce sobre los tumores .. Esta planta es un remedio de cáncer probado para los cánceres de todos los tipos. Hay quienes afirman que es de gran utilidad en todas las variantes del cáncer.
Se la considera además como un agente anti-microbial de ancho espectro contra las infecciones bacterianas y por hongos; es eficaz contra los parásitos internos y los gusanos, regula la tensión arterial alta y es antidepresiva, combate la tensión y los desórdenes nerviosos.
La fuente de esta información es fascinante: procede de uno de los fabricantes de medicinas más grandes del mundo, quien afirma que después de más de 20 pruebas de laboratorio, realizadas a partir de 1970 los extractos revelaron que: Destruye las células malignas en 12 tipos de cáncer, incluyendo el de colon, de pecho, de próstata, de pulmón y del páncreas…
Los compuestos de este árbol demostraron actuar 10,000 veces mejor retardando el crecimiento de las células de cáncer que el producto Adriamycin, una droga quimioterapéutica, normalmente usadaen el mundo.
Y lo que es todavía más asombroso: este tipo de terapia, con el extracto de Graviola, o Guanábana, destruye tan sólo las malignas células del cáncer y no afecta las células sanas.
Instituto de Ciencias de la Salud, L.L.C. 819 N. Charles Street Baltimore, MD 1201
El estrés, una epidemia que se puede controlar
Nuestro ritmo de vida actual y las crecientes exigencias provocan una tensión constante, un estado de alerta roja continuado que tiene consecuencias muy perjudiciales para nuestra salud. Es lo que conocemos como el estrés.
En la actualidad el estrés y los problemas derivados están vinculados a las principales causas de muerte en la mayoría de los países desarrollados.
También la Organización Mundial de la Salud alude al estrés, como “epidemia mundial” y todos los trastornos ocasionados por su causa supondrán más del 70% de la carga global por enfermedad durante esta década, (Informe OMS 2011 – Organización Mundial de la Salud).
Con todos estos datos a la vista se puede concluir que cada vez tenemos más estrés y sus consecuencias son más peligrosas. Tensión, preocupaciones, agobios, cambios, nervios, competitividad, exigencia, falta de tiempo, fracaso, enfermedad, problemas económicos y personales, frustración, crisis, conflictos, exceso de trabajo, monotonía, angustia, obligaciones… son todos causas iniciales del estrés. (Más información sobre las causas del estrés: http://www.nascia.com/causas-del-estres/)
Pero el estrés avisa, algunos de sus síntomas nos advierten y nos permiten reconocer si padecemos esta enfermedad: taquicardias, fatiga, dolores de espalda, trastornos gastrointestinales, dolores de cabeza, insomnio, ansiedad, negatividad… son sólo algunos de estos síntomas. No hacerles caso supone llegar a un estado incontrolado de estrés que nos llevará a padecer diferentes dolencias que pueden acabar siendo preocupantes y convertirse en enfermedades de riesgo.
Podemos anticiparnos a estos cambios y sus consecuencias mediante la identificación de las variables fisiológicas relacionadas con el estrés, una serie de alertas, señales o indicadores que muestran nuestro estado actual de activación.
Variable: Tensión muscular
Qué indica / Qué representa: Activación del sistema musculo-esquelético, aumento de la glucosa en sangre
Reacción ante el estrés: Aumenta
Variable: Conductancia
Qué indica / Qué representa: Respuesta electrodermal de la piel, activación glándulas sudoríparas
Reacción ante el estrés: Aumenta
Variable: Temperatura periférica (Extremidades)
Qué indica / Qué representa: Flujo sanguíneo, respuesta de vasoconstricción/vasodilatación
Reacción ante el estrés: Disminuye
Variable: Respiración (Tasa y amplitud)
Qué indica / Qué representa: Alteración del ciclo de inhalación (O2) y exhalación (CO2), Hiperventilación
Reacción ante el estrés: Aumenta
Variable: Pulso (Tasa cardíaca y variabilidad)
Qué indica / Qué representa: Activación cardiovascular
Reacción ante el estrés: Aumenta
Un adecuado tratamiento a tiempo al percibir estos trastornos permitirán controlar el nivel de estrés y mejorar la calidad de vida. Para ello es indispensable una evaluación profesional, un diagnóstico que nos indica nuestro nivel de estrés y un programa individualizado de actuación que nos entrene para controlar esas variables y con ello eliminar nuestros síntomas y mejorar nuestra salud y calidad de vida.
martes, enero 24, 2012
Riesgos de la exposición a los estudios radiológicos
La cantidad de estudios por imágenes aumentó enormemente, lo que expone a los pacientes a los riesgos de la radiación. Las dosis globales de radiación que recibe la población aumentaron un 20% desde comienzos del siglo XX.
Consecuencias de la exposición a la radiación
La mayor parte de la información sobre los efectos perjudiciales de la radiación ha sido extrapolada de los datos obtenidos de supervivientes de las bombas atómicas de Hiroshima y Nagasaki, de las poblaciones cercanas a desastres nucleares, como Chernobyl o de personas con exposiciones médicas o laborales. No se sabe bien si estas proyecciones determinan exactamente los efectos sobre las persones expuestas a dosis menores de radiación, pero experimentos biológicos sugieren que toda exposición a la radiación puede ser perjudicial.
Información a los pacientes
Habitualmente se informa a los pacientes sobre los posibles efectos adversos de los procedimientos diagnósticos invasivos y se les pide consentimiento. Sin embargo, los pacientes sometidos a estudios por imágenes no suelen recibir información ni se les solicita consentimiento. En algunas circunstancias, tener conciencia del riesgo de radiación y conocer otras opciones podría afectar la decisión del paciente.
Los autores opinan que se deben analizar con el paciente los riesgos asociados con algunas exposiciones diagnósticas a la radiación, en especial cunado se trata de procedimientos que implican dosis mucho mayores que las habituales.
Conclusión
En los últimos años la cantidad de estudios por imágenes ha aumentado y es muy posible que esta tendencia continúe a escala global. A medida que el progreso tecnológico crea aparatos más sensibles y rápidos y su acceso a ellos aumenta en todo el mundo, más pacientes estarán expuestos a radiación.
La comunicación entre el médico tratante y el radiólogo es esencial para decidir si la indicación para la TC es apropiada. Para asegurar que sólo se efectúen pruebas justificables, los pedidos de estos estudios se deben analizar con un radiólogo o bien se deben cumplir protocolos previamente acordados. Es responsabilidad del médico evaluar los beneficios y los riesgos de cualquier estudio propuesto, incorporar los consejos de las recomendaciones existentes y proporcionar a los pacientes la información necesaria antes de efectuar estudios por imágenes con dosis altas de radiación.
martes, mayo 31, 2011
Artritis reumatoidea
Dres. Naomi B Klarenbeek, Pit J S M Kerstens, Tom W J Huizinga, Ben A C Dijkmans, Cornelia F Allaart.
BMJ 2010;341:c6942

Hasta la década de 1990, los pacientes con artritis reumatoidea (AR) fueron tratados inicialmente con aspirina u otros medicamentos anti-inflamatorios no esteroideos; los fármacos antirreumáticos modificadores de la enfermedad (FARME) como el metotrexato se utilizaban en etapas avanzadas de la enfermedad. El tratamiento combinado con más de un FARME estaba reservado para los pacientes con un estadio más grave de la enfermedad. Para la mayoría de los pacientes, el resultado era el deterioro funcional con daño progresivo. Sin embargo, las innovaciones en los medicamentos, las mejores herramientas para el tratamiento de mantenimiento y la estrategia de un estricto control han mejorado las perspectivas para estos pacientes. En la actualidad, el objetivo de un tratamiento realista es la remisión, con pocos daños radiológicos y sin deterioro funcional. Varios ensayos controlados y aleatorizados han demostrado que el tratamiento con FARME, corticosteroides y agentes biológicos en una etapa precoz de la evolución de la enfermedad puede retardar la progresión, reducir la destrucción de las articulaciones y mejorar la capacidad funcional y la calidad de vida relacionada con la salud. Esto, junto con la introducción de nuevas herramientas para monitorizar la respuesta al tratamiento ha dado lugar a un enfoque terapéutico nuevo, con mejores resultados.
¿Qué es la artritis reumatoidea y quiénes la sufren?
La AR es una enfermedad inflamatoria autoinmune; sus manifestaciones son localizadas y generales. Se caracteriza por la inflamación poliarticular del tejido sinovial que particularmente causa dolor, tumefacción y rigidez de las articulaciones de las manos, las muñecas y los pies. También da lugar a limitaciones funcionales y puede progresar a la destrucción articular y enfermedades extraarticulares.
Qué fármacos son efectivos al comienzo de la enfermedad?
Fármacos antirreumáticos modificadores de la enfermedad convencional
Existen muchos FARME sintéticos disponibles para el tratamiento de la AR, pero el tratamiento de primera línea es el metotrexato. Un metaanálisis reciente halló que los resultados clínicos y radiológicos mejoran; el fármaco tiene un perfil de toxicidad a largo plazo aceptable, es bien aceptado por los pacientes y tiene tasas de buena adherencia con buena relación costo-efectividad. Las recomendaciones de la EULAR publicadas en 2010 consideran que, combinado con FARME, el metotrexato es seguro y eficaz. Cuando se administra juntamente con otros agentes biológicos también parece aumentar su eficacia. Los efectos secundarios más comunes son los trastornos gastrointestinales y la toxicidad hepática reversible, que puede reducirse administrándolo por vía subcutánea y reduciendo la dosis o, mediante el uso concomitante de ácido fólico, según los últimos consensos internacionales. Otros FARME sintéticos que pueden ser útiles son la sulfasalazina, la leflunomida, la hidroxicloroquina y, con menos frecuencia, el oro inyectable, la ciclosporina y la azatioprina. Al igual que con el metotrexato, todos los FARME convencionales requieren un seguimiento regular para su seguridad. Una reciente revisión sistemática y metaanálisis encontró que la leflunomida fue tan eficaz como el metotrexato, la sulfasalazina y el oro inyectable para reducir los signos y los síntomas y los daños estructurales de la AR, y que la ciclosporina, la ociclina, el tacrolimus y la hidroxicloroquina poseen cierta eficacia para reducir el número de articulaciones tumefactas.
Corticosteroides
Una revisión sistemática de ensayos controlados y aleatorizdos encontró que las dosis bajas a moderadas (7,5 a 15 mg/día) de glucocorticoides por vía ora reducen la destrucción de las articulaciones y mejoran los síntomas. Los glucocorticoides reducen la actividad de la enfermedad rápidamente y también lo son útiles como "fármacos puente " al comienzo del tratamiento. El agregado de glucocorticoides a la monoterapia con FARME o las combinaciones de FARME sintéticos retrasa el curso clínico de la enfermedad e inhibe la progresión radiográfica, un efecto que puede durar años. Hay ensayos controlados y aleatorizados que demostraron que el tratamiento transitorio con prednisolona combinada con metotrexato y sulfasalazina (e hidroxicloroquina) al comienzo de la enfermedad induce la reducción de la inflamación más rápida y, en consecuencia, la reducción precoz de los síntomas clínicos y la prevención del daño radiológico, comparado con la monoterapia con FARME. Los glucocorticoides intraarticulares combinados con metotrexato pueden reducir los síntomas locales y prevenir la progresión del daño articular. Se desconoce cuál es la dosis óptima de los glucocorticoides para el tratamiento combinado.
Debido a que el tratamiento prolongado con glucocorticoides puede aumentar el riesgo de enfermedad cardiovascular, trastornos del estado de ánimo, y osteoporosis, los especialistas aconsejan cautela en el uso de estos fármacos, reduciendo la dosis gradualmente tan pronto como los síntomas estén controlados. En 2007, un grupo de trabajo de EULAR publicó recomendaciones para el uso de los glucocorticoides orales en la AR, enfocado en la toxicidad.
domingo, mayo 01, 2011
Crisis asmatica grave
Tratamiento de urgencia del asma
Ante la consulta al servicio de urgencias por crisis asmática se debe determinar qué pacientes pueden ser dados de alta rápidamente y cuáles necesitan ser hospitalizados.
Dres. Stephen C. Lazarus, M.D.
N Engl J Med 2010;363:755-64.
Una mujer de 46 años que estuvo hospitalizada dos veces en la unidad de cuidados intensivos (UCI) durante el año anterior debido a su asma, consulta con antecedentes de problemas de las vías respiratorias superiores desde hace 4 días y disnea y sibilancias en las últimas 6 horas. Tiene recetado un corticoide inhalado, pero sólo lo utiliza raras veces, cuando sufre síntomas. En general emplea albuterol dos veces por día, pero desde hace 3 días lo está empleando de seis a ocho veces por día. ¿Cómo se debería tratar este caso en el servicio de urgencias?
– El problema
El asma es una de las enfermedades más frecuentes en los países desarrollados y su prevalencia en todo el mundo es del 7-10%. Es asimismo un motivo común de consulta a los servicios de urgencias. Alrededor del 10% de las personas que consultan son hospitalizadas.
El asma es una enfermedad heterogénea, con desencadenantes, manifestaciones y respuestas diversas al tratamiento. Algunos pacientes con crisis asmática responden rápidamente al tratamiento agresivo y otros necesitan hospitalización. Esta diferencia en la respuesta terapéutica se debe al grado de inflamación de las vías aéreas, la presencia o ausencia de obstrucción con moco y la respuesta individual a los adrenérgicos β2 y los corticoides.
El desafío principal en el servicio de urgencias es determinar qué pacientes pueden ser dados de alta rápidamente y cuáles necesitan ser hospitalizados.
– Evaluación Inicial en el servicio de urgencias
Los pacientes que consultan por asma deben ser evaluados a fin de determinar rápidamente su gravedad y la necesidad de intervención urgente. Se debe obtener una breve anamnesis y efectuar un examen físico limitado. Esta evaluación se puede efectuar mientras los pacientes reciben el tratamiento inicial, a fin de que éste no se retrase. Los médicos deben buscar signos de asma potencialmente mortal (e.g., alteración del estado mental, movimientos paradojales del tórax o el abdomen o ausencia de sibilancias), que exigen la hospitalización. Se debe prestar atención a factores que se asocian con mayor riesgo de muerte por asma, como intubaciones o internaciones anteriores en la UCI, dos o más hospitalizaciones por asma durante al año anterior, bajo nivel socioeconómico y diversas enfermedades asociadas.
La medición de la función pulmonar (e.g., volumen espiratorio forzado en el primer segundo [FEV1] o flujo espiratorio pico [PEF]) puede ser útil para determinar la gravedad de la exacerbación y la respuesta al tratamiento, pero no debe retrasar el inicio del mismo. Algunos estudios complementarios son necesarios para determinar si el paciente sufre insuficiencia respiratoria inminente (e.g., presión parcial de anhídrido carbónico arterial [PaCO2]), neumonía (e.g., hemograma completo o radiografía de tórax) o ciertas enfermedades concomitantes, como cardiopatía (e.g., electrocardiograma).
– Tratamiento en el servicios de urgencias
Todos los pacientes deben recibir oxígeno inicialmente para lograr una saturación de oxígeno arterial del 90% o más, agonistas adrenérgicos β2 de acción corta inhalados y corticoides sistémicos.
• Agonistas adrenérgicos β2
Se los debe administrar inmediatamente y se los puede repetir hasta tres veces dentro de la primera hora.
La mayoría de las recomendaciones aconsejan emplear nebulizadores para los pacientes con exacerbaciones graves; los inhaladores de dosis medidas con cámara espaciadora se pueden emplear para los pacientes con exacerbaciones de leves a moderadas, idealmente con la supervisión de terapistas respiratorios o enfermeras. La dosis administrada para las exacerbaciones con los inhaladores de dosis medida es bastante mayor que la que se emplea habitualmente para el alivio sintomático: Se pueden administrar de cuatro a ocho puffs de albuterol cada 20 minutos durante hasta 4 horas y después cada 1- 4 horas según necesidad. El albuterol se puede administrar también por nebulización intermitente o continua. Según un metaanálisis de seis estudios aleatorios, los efectos de ambos métodos sobre la función pulmonar y sobre la tasa global de hospitalizaciones son similares, mientras que una revisión Cochrane de ocho estudios sugirió que la administración continua produjo mayor mejoría en el PEF y el FEV1 y mayor reducción de las hospitalizaciones, en especial entre los pacientes con asma grave.
El albuterol es el agonista adrenérgico β2 inhalado más empleado para el tratamiento de urgencia.
El levalbuterol, R-enantiómero del albuterol, es eficaz a la mitad de la dosis del albuterol, pero los estudios realizados en los servicios de urgencias no mostraron que tenga ventajas. El pirbuterol y el bitolterol son eficaces para las exacerbaciones de leves a moderadas, pero se necesitan dosis mayores que con el albuterol o el levalbuterol y no se lo ha estudiado para las exacerbaciones graves.
No se recomienda la administración oral o parenteral de agonistas adrenérgicos β2.
• Agentes anticolinérgicos
Debido a su comienzo de acción relativamente lento, el ipratropio inhalado no se recomienda como monoterapia en las urgencias, pero se lo puede agregar a un agonista adrenérgico β2 de acción corta para un efecto broncodilatador mayor y más prolongado. En pacientes con obstrucción grave del flujo de aire, se indicó que el ipratropio empleado junto con un agonista adrenérgico en el servicio de urgencias reduce las tasas de hospitalización en alrededor del 25%.
• Corticoides sistémicos
Los corticoides son necesarios para la mayoría de los pacientes con exacerbaciones que necesitan tratamiento en el servicio de urgencias. La excepción es el paciente que responde rápidamente al tratamiento inicial con un agonista adrenérgico β2 inhalado. Los estudios aleatorios, controlados, indican que el empleo de corticoides sistémicos se asocia con mejoría más rápida de la función pulmonar, menos hospitalizaciones y menos recidivas tras el alta del servicio de urgencias. La vía oral se prefiere para los pacientes con estado mental normal (40-80 mg por día divididos en una o dos dosis.)
• Corticoides inhalados
No hay evidencias que apoyen el empleo de corticoides inhalados en dosis altas como sustituto de la vía sistémica. Sin embargo, se los prefiere para el control del asma a largo plazo. Tras el alta, se debe continuar con estos agentes para los pacientes que los han estado recibiendo para control a largo plazo y se los debe recetar para los pacientes que no los han recibido previamente. En un estudio aleatorio, controlado, de 1006 pacientes consecutivos con crisis asmática tratados en un servicio de urgencias de Canadá, la prescripción al alta de budesonida inhalada (por 21 días) agregada al tratamiento con corticoides orales (por 5-10 días) se asoció con la disminución del 48% en la tasa de recidivas a los 21 días y con la mejoría de la calidad de vida (medida por el Quality of Life Questionnaire) y de los síntomas en relación con el tratamiento sólo con corticoides orales.
• Tratamientos no recomendados
Aunque las metilxantinas en un tiempo se empleaban para el tratamiento de las urgencias en asma, actualmente se sabe que aumentan el riesgo de episodios adversos y no mejoran la evolución.
Los antibióticos se deben reservar para los pacientes con infección bacteriana probable (e.g., neumonía o sinusitis). Tampoco se recomiendan la hidratación intensiva ni la administración de mucolíticos para las exacerbaciones agudas
– Evaluación de la respuesta al tratamiento
Se debe reevaluar a los pacientes tras el primer tratamiento con un broncodilatador inhalado y nuevamente a los 60-90 minutos (i.e., tras tres tratamientos). Es necesario relevar los síntomas, efectuar el examen físico y la determinación del FEV1 o PEF y en los casos más graves los gases en sangre. La mayoría de los pacientes mejora tras una dosis de un broncodilatador inhalado y el 60-70% podrá ser dado de alta del servicio de urgencias después de tres dosis. El grado de mejoría subjetiva y objetiva en respuesta al tratamiento indica la necesidad de hospitalización.
– Indicaciones para la hospitalización
Después de recibir tratamiento en el servicio de urgencias durante 1-3 horas, se debe hospitalizar a los pacientes con FEV1 menor del 40% del valor de referencia, síntomas de moderados a graves persistentes, somnolencia, confusión, o PaCO2 de 42 mm Hg o más. En los pacientes con FEV1 del 40-69% y síntomas leves se deben evaluar los factores de riesgo de muerte, la capacidad de cumplimiento terapéutico y la presencia de desencadenantes del asma en el ámbito doméstico. Es conveniente decidir si hospitalizar o dar el alta al paciente dentro de las 4 horas de su consulta al servicio de urgencias.
– Tratamiento de la insuficiencia respiratoria
Se debe intubar y proporcionar apoyo ventilatorio a los pacientes con alteración del estado mental, agotamiento o hipercapnia. Debido a las altas presiones positivas intratorácicas, la intubación y la ventilación pueden originar hipotensión y barotrauma. Se debe asegurar un volumen intravascular apropiado y evitar altas presiones de la vía aérea. Se emplea la estrategia de “hipercapnia permisiva,” que se logra al ajustar el respirador para corregir la hipoxemia mientras se evitan las altas presiones de la vía aérea.
Las recomendaciones sugieren que la intubación deber ser semielectiva, es decir efectuada en condiciones controladas y no como un procedimiento de urgencia. Datos de varios estudios sugieren que la ventilación no invasiva con presión positiva se podría considerar para pacientes que se niegan a la intubación y para aquéllos que colaboran con el tratamiento con máscara, pero se necesitan más datos para recomendar este enfoque.
– El alta del servicio de urgencias
Los pacientes pueden tener el alta si el FEV1 o el PEF posterior al tratamiento es del 70% o más del mejor valor personal o pronosticado y las mejorías en la función pulmonar y en los síntomas son sostenidas por lo menos durante 60 minutos. Después del alta, los pacientes deben continuar con agonistas adrenérgicos β2 de acción corta según necesidad y recibir corticoides por vía oral durante 3-10 días. Los corticoides inhalados se pueden iniciar en cualquier momento del tratamiento de la exacerbación, pero el inicio en el momento del alta, sino antes, es prudente para disminuir el riesgo de recidiva.
– Educación de los pacientes
La consulta al servicio de urgencias suele reflejar un tratamiento de mantenimiento inapropiado y conocimientos insuficientes de cómo proceder ante el empeoramiento del asma. Esta consulta proporciona una oportunidad única para educar a los pacientes sobre los medicamentos, el inhalador y la reducción de la exposición a los desencadenantes domésticos de reacciones alérgicas. Se debe programar una visita de seguimiento con el médico del paciente o con un especialista en asma para 1-4 semanas después del alta.
– Aspectos no Resueltos
El sulfato de magnesio intravenoso se emplea con frecuencia para pacientes con asma grave resistente al tratamiento habitual, pero se discute su eficacia. Un metaanálisis de 1669 pacientes en 24 estudios, que recibieron sulfato de magnesio intravenoso o por nebulización, mostró que el tratamiento intravenoso se asocio débilmente con mejoría de la función pulmonar en adultos, pero no tuvo efecto significativo sobre las hospitalizaciones. El efecto del sulfato de magnesio nebulizado está menos confirmado. Las recomendaciones sugieren considerar el empleo de sulfato de magnesio intravenoso para pacientes con exacerbaciones graves.
Heliox es una mezcla de helio y oxígeno, en general 79% y 21%, respectivamente, que disminuye la resistencia al flujo de aire en las zonas del árbol bronquial donde predomina el flujo turbulento. Sin embargo, aún no es clara su importancia en el tratamiento de la crisis asmática grave. Un análisis Cochrane de 544 pacientes en 10 estudios llegó a la conclusión de que el heliox podría ser beneficioso para pacientes con obstrucción grave del flujo de aire que no han respondido al tratamiento inicial.
Debido a que la administración oral de inhibidores del leucotrieno aumenta la FEV1 en 1-2 horas, ha habido interés en emplear estos agentes en el servicio de urgencias, pero su utilidad aún no es evidente.
– Conclusiones y recomendaciones
La paciente de este artículo padece asma crónica no estabilizada y necesita emplear albuterol de rescate diariamente, pero no ha estado recibiendo tratamiento diario para controlar su asma. Los antecedentes de internaciones en la UCI y de empleo excesivo de albuterol indican que tiene riesgo de muerte relacionada con el asma.
Es necesario iniciar su tratamiento con oxígeno, albuterol e ipratropio en aerosol y corticoides sistémicos. Se la debe controlar estrechamente y reevaluar su signosintomatología con frecuencia. Dentro de las 4 horas de la consulta se debe tomar la decisión de hospitalizarla o darle el alta. En este último caso, es necesario educarla acerca de los medicamentos, la técnica de empleo del inhalador y los pasos para controlar los síntomas y tratar las exacerbaciones.
El personal del servicio de urgencias le debe proporcionar un plan de alta, arreglar una cita para el seguimiento y asegurarse de que tenga medicamentos hasta ese momento. Debido a sus antecedentes sería prudente la interconsulta con un especialista en asma.
♦ Comentario y resumen objetivo: Dr. Ricardo Ferreira
sábado, marzo 12, 2011
 09 MAR 11 | Estudio de la Fundación Nacional del Sueño de EE.UU.
09 MAR 11 | Estudio de la Fundación Nacional del Sueño de EE.UU.Usar el iPad o chequear el mail antes de dormir perturba el sueño
El 95% de los encuestados reconoció que usa algún aparto electrónico antes de dormir. Y al 10% lo despierta en medio de la noche un sms, un llamado o un mail.
Clarin.com
¿Da vueltas en la cama y no sabe por qué? ¿Tiene insomnio repentino? ¿No puede dormir bien? Quizás, el motivo de ese desorden tenga una explicación bien sencilla: usted estuvo chequeando mail o usando el iPad antes de dormir. Al menos, eso es lo que sostiene un estudio publicado por la Fundación Nacional del Sueño de EE.UU.
La fundación -que realiza anualmente una encuesta sobre los hábitos del sueño- encontró que el 43 por ciento de los estadounidenses entre 13 y 64 años dice que rara vez o nunca pueden dormir bien por la noche durante la semana.
El estudio reveló que el uso de la tecnología antes de dormir es un fenómeno generalizado y podría ser el causante del insomnio.
Casi todos los encuestados, el 95 por ciento dijo que ve televisión o utiliza algún tipo de aparato electrónico como computadora, iPad, consola de videojuegos o teléfono móvil al menos una hora antes de acostarse.
El teléfono móvil además se ha convertido en un foco de alteración del sueño, ya que el 10 por ciento de lo jóvenes de entre 13 y 18 años, dice que es despertado todas o casi todas las noches por un mensaje de texto, una llamada de teléfono o un correo electrónico.
Dos tercios de los consultados señalaron que durante la semana no consiguen dormir lo que necesitarían para estar descansados.
La mayoría dijo que necesitan entre siete y siete horas y media para sentirse bien pero duermen, en promedio, seis horas y 55 minutos.
El 15 por ciento de los consultados entre 19 y 64 años y el 7 por ciento entre los jóvenes de 13 y 18 años asegura que duermen menos de seis horas durante la semana.
"Esta encuesta explora la asociación entre el uso de los estadounidenses de las nuevas tecnologías y sus hábitos de sueño", indicó David Cloud, director de la Fundación Nacional del Sueño.
"Mientras esas tecnologías se han convertido en algo habitual, está claro que tenemos que aprender más sobre su uso apropiado y dejarlas al margen para completar unos buenos hábitos de sueño", agregó.
Otro de los descubrimientos del trabajo es que los estadounidenses también toman pequeñas siestas para combatir el sueño durante el día, además del clásico remedio de tomar café.
En Estados Unidos una persona bebe en promedio un litro de café al día y apenas hay diferencia entre los diferentes grupos de edad estudiados.
La Fundación Nacional del Sueño comenzó a analizar los hábitos del descanso de los estadounidenses en 1991. La última encuesta anual se realizó sobre una muestra de población de 1.508 elegidos al azar de edades comprendidas entre los 13 y los 64 años y tiene un margen de error de 2.5 puntos porcentuales.
Fuente: EFE
miércoles, febrero 23, 2011

No añadas sal: para la mayoría de gente sería provechoso ingerir menos sodio.
La mayoría de gente consume demasiada sal, lo que contribuye a enfermedades del corazón y accidentes cerebrovasculares, informa la edición de septiembre de “Mayo Clinic Women’s HealthSource”.
“Es probable que mucha gente sepa que demasiado sodio puede ocasionar o empeorar la hipertensión, factor de riesgo principal para enfermedades cardíacas y accidentes cerebrovasculares”, comenta el Dr. Gary Schwartz, especialista en hipertensión de Mayo Cinic. “Lo que tal vez no sepan bien es que ingerir mucho sodio puede aumentar el riesgo de sufrir un accidente cerebrovascular, incluso cuando no sube la presión sanguínea”.
Ingerir alto contenido de sodio puede aumentar el riesgo de osteoporosis y cálculos renales. Los estudios revelan que existe una relación entre una dieta alta en sal y el cáncer de estómago.
¿Cuánta sal es demasiada cantidad? Un informe de los Centros para Control y Prevención de Enfermedades recomienda un máximo de 1.500 miligramos (mg) diarios para la mayoría de personas en Estados Unidos. Esa recomendación ha existido desde el año 2005 para quienes tienen hipertensión o corren riesgo de presentarla. No obstante, esto es algo nuevo y constituye una cantidad menor para la mayoría de gente en Estados Unidos, porque las pautas anteriores eran de 2.300 mg diarios, que equivale a cerca de una cucharita de sal.
El Dr. Schwartz dice que la persona promedio come al menos dos o tres veces la cantidad diaria recomendada de sodio y la mayoría ni se percata que lo hace. Eso se debe a que la mayor parte del sodio no proviene del salero de la cocina, sino que cerca de 80 por ciento de la sal consumida corresponde a alimentos procesados, enlatados o adquiridos en restaurantes.
La mejor manera de disminuir la ingesta de sodio es comer más alimentos frescos y menos comida enlatada o procesada. Otras sugerencias para disminuir el sodio son las siguientes:
• Come menos veces en restaurantes, especialmente en los de comida rápida.
• Cocina con especias sin sal, por ejemplo, polvo de ajo en lugar de sal de ajo.
• Enjuaga las verduras enlatadas para quitarles el sodio.
• Revisa el contenido de sodio en las etiquetas de los alimentos y escoge productos con bajo contenido de sodio.
Copyright © 2011 por Mayo Clinic. Todos los derechos reservados.
martes, febrero 01, 2011
Neuralgia del trigémino
La neuralgia del trigémino es un trastorno neuropático del nervio trigémino que provoca episodios de intenso dolor en los ojos, labios, nariz, cuero cabelludo, frente y mandíbula. Muchos consideran que está entre las afecciones más dolorosas y fue denominada en ocasiones la enfermedad del suicidio por el número significativo de personas que se quitaban la vida antes de que se descubrieran tratamientos eficaces. Se estima que sufren neuralgia del trigémino una de cada 15.000 personas, aunque las cifras podrían ser significativamente mayores debido a que son frecuentes los diagnósticos incorrectos. Se suele desarrollar tras la edad de 40 años, aunque ha habido casos de pacientes de solo tres años de edad.
El nervio trigémino es el quinto nervio craneal, un par craneal mixto responsable de datos sensoriales como el tacto (presión) , la termocepción (temperatura) y la nocicepción (dolor) arrancando hacia la cara sobre la línea mandibular. También es responsable de la función motora de los músculos de la masticación. Existen algunas teorías que explican las posibles causas de este síndrome doloroso. La principal explicación es que probablemente un vaso sanguíneo esté comprimiendo el nervio trigémino en las proximidades de su conexión con el Puente de Varolio. La arteria cerebelar superior es la implicada más probable. Tal compresión puede dañar la vaina protectora de mielina y provocar un funcionamiento errático e hiperactivo del nervio. esto puede producir ataques de dolor a la mínima estimulación de cualquier área inervada por él así como entorpecer la capacidad del nervio para inhibir las señales dolorosas tras el final de la estimulación. Este tipo de daño también puede estar provocado por un aneurisma, por un tumor o por un cisto aracnoideo en ángulo pontino del cerebelo, o por un evento traumático como un accidente automovilístico o incluso un piercing lingual. El dos por ciento de pacientes con neuralgia del trigémino, habitualmente los más jóvenes, presentan evidencias de esclerosis múltiple, que puede dañar tanto al nervio trigémino como otras partes del cerebro relacionadas. Cuando no hay causa estructural, se denomina al síndrome idiopático. La neuralgia postherpética, que tiene lugar después de sufrir un herpes, puede provocar síntomas similares si está afectado el nervio trigémino.
Aunque aún no se ha establecido un método 100% eficaz para curar la neuralgia del trigémino, la mayor parte de la gente encuentra alivio en los medicamentos, en una de las cinco opciones quirúrgicas o a veces en las terapias complementarias. La neuralgia atípica del trigémino, que implica un dolor más constante y ardiente, es más difícil de tratar, tanto con medicación como con cirugía. La cirugía puede ocasionar distintos grados de aturdimiento del paciente y llegar ocasionalmente a una "anestesia dolorosa," que se manifiesta como un aturdimiento con intenso dolor. No obstante, mucha gente encuentra un alivio dramático con mínimos efectos adversos en los distintos tipos de cirugía que existen.
viernes, diciembre 31, 2010
miércoles, octubre 27, 2010
La terapia kinésica contribuye a la recuperación de personas con algunos tipos de cáncer.
- El objetivo del fisioterapeuta, dentro de un equipo sanitario multidisciplinar, es mejorar la calidad de vida y el estado físico de personas con cáncer
- El tratamiento fisioterapéutico ofrece apoyo terapéutico en los cánceres de mama, pulmón, huesos, próstata y útero, entre otros
Madrid, octubre de 2010.- El Consejo General de Colegios de Fisioterapeutas de España (CGCFE) recuerda, con motivo de la celebración de la Semana Europea del Cáncer, que la Fisioterapia facilita la recuperación de personas operadas de algunos tipos de cáncer, así como también mejora sus condiciones de vida.
“Cada vez son más los centros sanitarios que incorporan Fisioterapia para tratar, de acuerdo con los oncólogos, a las personas que han sido intervenidas o reciben tratamiento contra el cáncer. El motivo es la evidencia de que la Fisioterapia contribuye a la recuperación física y anímica de estas personas”, ha asegurado el presidente del CGCFE, Pedro Borrego.
“El fisioterapeuta, dentro de un equipo sanitario multidisciplinar, tiene como principal misión favorecer la calidad de vida de los pacientes, así como optimizar su estado físico”, ha explicado María Almansa, miembro del Comité Ejecutivo del CGCF.
“La intervención del Fisioterapeuta ayuda a reducir los efectos secundarios de la cirugía y la alteración estructural linfática de la zona tumoral que cursa con aumento de volumen de la parte del cuerpo afectada”, ha añadido Almansa.
Entre los distintos tipos de cáncer ante los cuales el tratamiento fisioterapéutico ha demostrado su efectividad, destacan:
- Cáncer de mama. La Fisioterapia se dirige a combatir el linfedema (hinchazón) y la movilidad del hombro en mujeres mastectomizadas
- Cáncer de huesos. La fisioterapia trabaja la movilidad de las extremidades afectadas, así como a mantener el tono muscular de las mismas
- Cáncer de próstata o de útero. La fisioterapia uroginecológica ha demostrado científicamente que soluciona o mitiga la incontinencia urinaria, así como un efecto constatado en la recuperación de procesos quirúrgicos uroginecológicos
- Cáncer de pulmón. Las técnicas de fisioterapia respiratoria, motora y de entrenamiento al esfuerzo contribuyen a tonificar el pulmón, así como el estado físico y emocional del paciente
Semana Europea Contra el Cáncer
La Semana Europa Contra el Cáncer, que se celebra hasta el 14 de octubre, es una campaña anual de promoción de la salud y prevención del cáncer organizada desde 1989 por la European Cancer Leagues (ECL).
Este año, ésta se centra en los derechos del paciente y en dar a conocer la Declaración conjunta sobre la promoción y cumplimiento de los derechos de los pacientes, elaborada por la Asociación Europea contra el Cáncer (AEC), para conseguir la implicación y la colaboración de toda la sociedad en la mejora de la atención prestada al enfermo de cáncer y sus familiares.
La Declaración recoge aspectos como el derecho al cuidado y tratamiento médico y psicosocial, el derecho a la información, a la participación del paciente en la toma de decisiones, así como las responsabilidades del mismo en la colaboración con los tratamientos.
El Consejo General de Colegios de Fisioterapeutas de España (CGCFE) es el organismo que representa a los más de 40.000 fisioterapeutas que, en España, trabajan con el objetivo común de favorecer la salud de los ciudadanos. Además, ordena la profesión, tutela los intereses de la fisioterapia, así como su óptima aplicación y universalización.
Los fisioterapeutas son profesionales sanitarios, según lo previsto en la legislación vigente, acreditados con el grado universitario en Fisioterapia, impartido en 43 universidades españolas y poseedores de conocimientos teóricos y prácticos destinados a beneficiar la salud de la población. Además, cada vez hay un mayor número de doctorados y masters, que aseguran su elevada cualificación.
miércoles, julio 21, 2010
domingo, julio 18, 2010
Un compuesto de soja incrementa la masa ósea.
El suplemento de genisteína, un compuesto de soja, puede aumentar la masa ósea tras la menopausia, según sugiere un estudio de la Università degli estudi di Messina (Italia), publicando en “Annals of Internal Medicine”.
Los autores hallaron que una combinación de genisteína, calcio y vitamina D protegió mejor la densidad ósea de las mujeres posmenopáusicas que sólo calcio y vitamina D. De hecho, las mujeres que tomaron el compuesto de soja tuvieron un aumento leve de la densidad ósea en dos años, contra una pequeña disminución en las mujeres que sólo tomaron calcio y vitamina D.
Las participantes en el estudio tomaron 54 mg de genisteína por día, una cantidad equivalente a 8,8 litros de leche de soja o 3,6 kilos de tofu diarios. El estudio incluyó a 389 mujeres posmenopáusicas con una masa ósea por debajo de lo normal y que aún no se había transformado en osteoporosis.
Las mujeres tomaron aleatoriamente píldoras de genisteína o placebo (inactivas) todos los días durante dos años. Ambas píldoras contenían también 500 mg de calcio y 400 UI de vitamina D.
A los dos años, estudios óseos de imagen mostraron que en las mujeres que tomaron genisteína aumentó la densidad ósea en la cadera y la base de la columna, mientras que las mujeres que recibieron placebo perdieron masa ósea.
Annals of Internal Medicine 2007;146:839-847
jueves, marzo 18, 2010
sábado, febrero 20, 2010
Los ejercicios respiratorios mejoran la calidad de vida de la persona asmática pero no modifican la enfermedad.
www.portalesmedicos.com
miércoles, febrero 17, 2010
miércoles, diciembre 02, 2009
lunes, noviembre 16, 2009
viernes, mayo 15, 2009
Un nuevo mal, lesiones en la mano por el abuso del SMS y los videojuegos
SOCIEDAD
EL 15 POR CIENTO DE LAS TENDINITIS SE DEBEN AL ABUSO DE ALGUNOS DISPOSITIVOS
Un nuevo mal, las lesiones en la mano por el abuso del SMS y los videojuegos
Los más afectados son los pulgares porque hacen una fuerza excesiva al tipear mensajes.
www.clarin.com
Por: Marcelo Bellucci
La tecnología ofrece infinidad de soluciones a los quehaceres cotidianos, aunque no todo es color de rosa. Las manos, por ser las receptoras de todos los dispositivos, son las más castigadas por las lesiones informáticas.
Los médicos alertan que los casos por el uso inapropiado de teléfonos móviles están en ascenso. El deterioro principal se produce al tipear mensajes de texto (SMS) realizando una fuerza excesiva con los pulgares. La patología, de acuerdo con los cirujanos de mano, se produce al intentar escribir con rapidez sobre unas teclas con muy poca separación entre sí. Al repetir esta operación por largos períodos de tiempo -como la adolescente de Estados Unidos que intentó batir un record y llegó a intercambiar 303.398 SMS en un mes-, genera estrés en las articulaciones que no están preparadas para soportarlo.
Sobre este punto, Adriana Pemoff, jefa del Equipo de Miembros Superiores del Hospital Fernández y Presidenta de la Asociación Argentina de Cirugía de la Mano, dice que "en el último año, las consultas de jóvenes con dolores en la base del pulgar llegan a ser de 2 o 3 por semana." A esta aflicción, bautizada "la fatiga del pulgar", se la asoció con aquellos teléfonos inteligentes con un teclado QWERTY porque -para poder interactuar en estos aparatos- es indispensable valerse de los pulgares. Pero con la masificación de los celulares -hay casi 50 millones en la Argentina- la dolencia se hizo extensible a los equipos tradicionales. Alan Hedge, investigador de la Cornell University en Ithaca, New York ratifica que "el pulgar, al estar en oposición a los otros dedos, carece de ciertas habilidades. Es por eso que sólo tenemos 2 y no 8". Su colega, Prosper Benhaim, agrega "todo lo que causa movimientos repetitivos puede predisponer a daños de diversa índole, tales como tendinitis o derivar en algo más grave como la artritis".
Los expertos consideran que las lesiones podrían agravarse en un futuro, cuando una nueva generación de adictos al celular y a otros aparatos electrónicos alcance la edad adulta.
Carlos Eugenio Martínez, de la Asociación Argentina de Cirugía de la Mano y Reconstructiva del Miembro Superior (AACMyRMS) revela que "del 18 por ciento de las consultas por tendinitis y otras patologías asociadas, el 15 por ciento corresponde al mal uso de aparatos electrónicos". Y advierte: "entre los jóvenes ocasiona una leve distensión pero entre los mayores de 45 años, la recuperación no es tan rápida y va motivando un progresivo desgaste de articulación trapecio metacarpiana o articulación base del pulgar". Entre los síntomas más frecuentes aparecen: dolor intenso, pérdida de fuerza, inflamación de las vainas sinoviales de muñeca y mano, entumecimiento y molestias en la base del pulgar y en los casos extremos, la tendinitis puede extenderse a brazos y codos. Si el padecimiento es leve, con reducir la frecuencia de los mensajes y realizar estiramientos periódicos, será suficiente. Si la fatiga no desaparece, habrá que apelar a la kinesiología. En casos extremos, donde la artrosis es muy avanzada, una posibilidad es la cirugía.
En la columna de aspectos a corregir, en primer término figura la mala postura. Lo indicado es buscar un asiento con un respaldo confortable y sostener el móvil con ambas manos, a unos 15 centímetros de los ojos. Y no responder los SMS con la espalda encorvada y la cabeza inclinada hacia abajo por más de 10 minutos. En cuanto a prevención, Adriana Pemoff recuerda que "es la tecnología la que debe adaptarse a nuestras rutinas y no a la inversa. Para que desaparezcan las molestias, es fundamental recurrir a una especialista, una terapista de mano que re-eduque la posición de las manos en el teléfono". Un consejo más: no abusar del uso del teclado del celular. Escribir apenas lo justo, conciso y necesario.
Otros padecimientos
-Oído del iPhone. Estudios de la Universidad de Colorado, en Estados Unidos, detectaron que la probabilidades de daño auditivo causado por reproductores MP3 crecen no sólo en función del volumen sino también por extender demasiado el tiempo de uso.
-Cuello del telefonista. Se caracteriza por dolor en la columna, provocado por sostener durante mucho tiempo el celular entre el cuello y la oreja.
-Cansancio de notebook. Así se denomina a la fatiga que se produce al trasladar durante muchas horas el bolso o el estuche de la notebook.
-Vista irritada. Luego de varias horas frente al monitor de la PC, la vista se resiente. Hay que regular al mínimo el brillo y suavizar el contraste.
Consejos
-Fatiga del pulgar. Sobreviene cuando hay un uso compulsivo del teclado del teléfono. Lo ideal, según los expertos, es no superar los 15 mensajitos por día.
-Wiiitis. El nombre proviene de la consola Wii, que en su nueva versión propone hacer simulaciones de deportes, como el tenis. La recomendación es hacer calentamiento previo y pausas de 4 a 10 minutos por cada 2 horas de uso.
-Nintendinitis. Por el abuso de Nintendo, afecta a chicos de 10 a 14 años. Lo ideal: la regulación de los padres.
martes, febrero 17, 2009
Reeducación Respiratoria
Nuestro Aparato Respiratorio está en constante movimiento, esto no quiere decir que nuestra musculatura respiratoria se esté moviendo de la forma más eficiente.
Un músculo eficiente es aquel en el que, con el menor gasto energético, se obtiene el máximo rendimiento; en el caso del sistema respiratorio: una correcta ventilación pulmonar.
Con la Reeducación Respiratoria mejoramos la eficacia respiratoria mejorando la función pulmonar y con ello nuestra calidad de vida.
Antes de realizar cualquier tipo de ejercicio debemos aprender a respirar "bien", este tipo de respiración recibe el nombre de respiración diafragmática, consiste en realizar una inspiración por la nariz con el músculo diafragma, para esto debemos sentir que mientras tomamos el aire nuestro abdomen sale hacia fuera, luego soltamos el aire con los labios semicerrados, contrayendo la musculatura abdominal para ayudar a sacar el aire.
El tiempo espiratorio debe ser el doble del inspiratorio, por ejemplo dos segundos de inspiración y cuatro segundos de espiración.
Este tipo de respiración se puede hacer sentado, de pie o acostado boca arriba, y cuando lleguemos a automatizarlo, incluso durante la marcha.

Una vez que hemos aprendido la respiración diafragmática, el resto es muy fácil ya que los siguientes ejercicios se basan en esta respiración pero añadiendo movimientos de los brazos para aumentar los espacios intercostales y entrenar la musculatura respiratoria.

1.- Posición de partida: Se puede realizar acostado boca arriba o sentado, esta última requiere mayor esfuerzo ya que tenemos la gravedad en contra del movimiento inicial de los brazos.
* Ejercicio: Consiste en subir los brazos mientras realizamos la inspiración, y bajarlos en la espiración. El movimiento de ascenso y descenso de los brazos debe durar lo mismo que la inspiración y la espiración respectivamente (por ejemplo: 2 segundos de ascenso y 4 segundos de descenso).
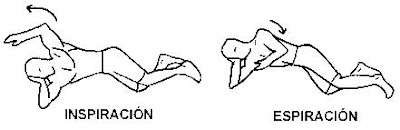
2.- Posición de partida: Acostado de costado con la cabeza apoyada en una almohada o sobre el brazo y las piernas ligeramente flexionadas.
* Ejercicio: Durante la inspiración separamos el brazo del cuerpo, llevándolo hacia la cabeza. En la espiración bajamos el brazo y al final comprimimos suavemente el tórax y el abdomen con el mismo para ayudar a expulsar el aire.

3.- Posición de partida: Acostado boca arriba con ligera flexión de piernas.
* Ejercicio: Apoyamos las manos en el abdomen cerca de las últimas costillas. Cuando tomemos aire sentiremos con las manos como se distiende el abdomen, y al soltarlo empujamos con las manos ayudando a realizar el movimiento.
Todos estos ejercicios varían dependiendo de la posición en que se realicen ya que en algunos tendremos la fuerza de la gravedad en contra por lo que conllevará mayor esfuerzo.
Variando la intensidad de los movimientos respiratorios (haciendo movimientos más profundos y más rápidos) podemos mover las secreciones a zonas más fáciles para expulsar, por ejemplo, haciendo espiraciones más rápidas arrastraremos las secreciones a vía aérea proximal desde donde es más fácil de expulsar.
En caso de padecer alguna patología respiratoria, es conveniente consultar con su médico y kinesiólogo antes de realizar los ejercicios.
domingo, diciembre 21, 2008
jueves, julio 10, 2008
Patologías Informáticas
 Muchas personas parecen vivir esclavizadas hoy bajo la tiranía de la tecnología, y pagan muy caro, al precio de su salud, esta efervescencia digital.
Muchas personas parecen vivir esclavizadas hoy bajo la tiranía de la tecnología, y pagan muy caro, al precio de su salud, esta efervescencia digital.A pesar de ciertas divergencias entre los especialistas médicos, casi ninguno pone en duda que los movimientos repetitivos y el mal uso de las computadoras es la causa de diversas patologías ortopédicas, muy en boga entre los informáticos, diseñadores y todas aquellas personas que pasan largo tiempo frente a un monitor.
Dolor en los miembros superiores, espalda, cuello, hombro, y específicamente en el codo, antebrazo, muñeca y dedo, son solo algunas de las incidencias traumatológicas reportadas por registros epidemiológicos.
De acuerdo con las investigaciones, las causas radican, entre otros factores, en los movimientos repetitivos y estereotipados en la entrada de datos informáticos, o en el tecleo constante y la rapidez de movimiento que imprime la mano al mouse.
PÁNICO EN EL TÚNEL
Diversos estudios demuestran la hipótesis de que las lesiones de partes blandas de los miembros superiores son producidas por factores mecánicos, aunque no se deben descartar los factores psicosociales.
Varios investigadores, basados en las tareas repetitivas propias de la computación, han medido las presiones del túnel carpiano durante la actividad constante de la mano. Incluso, los traumatólogos ya consideran estos excesos como uno de los detonantes del Síndrome del Túnel Carpiano, una de las enfermedades profesionales más extendidas.
Este síndrome se caracteriza por la compresión del nervio mediano a su paso bajo el ligamento de la muñeca. Y como bajo este ligamento pasan la mayor parte de los tendones flexores de la muñeca y dedos, así como otros nervios, la violencia que sufre causa inflamaciones locales y por lo tanto el nervio resulta comprimido.
Síntomas: Un dolor intenso en la muñeca, así como en los tres primeros dedos, en especial por la noche, acompañado de hormigueos, y de agravarse por una atrofia de los músculos cortos del pulgar, son las manifestaciones más evidentes de que algo anda mal en el túnel.
Si bien entre las causas de este mal se citan el embarazo, enfermedades reumáticas, tumoraciones locales y otras, la Organización Mundial de la Salud (OMS) lo considera una enfermedad profesional derivada de microtraumatismos y sobreesfuerzos repetidos, resultado de la falta de descanso adecuado de la muñeca, algo muy peculiar cuando de trabajo informático por largas horas se trata.
Tratamiento: El Síndrome del Túnel Carpiano, puede tratarse con la inmovilización de la mano, reposo, antiinflamatorios, aplicación de fisioterapia para reducir el dolor y la inflamación que producen la compresión del nervio mediano.
En algunos casos es el bisturí quien decide, ya que las intervenciones quirúrgicas pueden conseguir la liberación y descompresión del nervio mediano. Sin embargo, la recuperación de esta operación es larga y complicada, por lo cual recomendamos ante todo prevenir los movimientos y posturas perjudiciales, y en especial descansar la muñeca cada cierto tiempo, y hacer ejercicios de relajación y elongación.
EMPINAR EL CODO
Patologías como la enfermedad de De Quervain’s, una afectación de los tendones comúnmente conocida como el pulgar en gatillo, o la epicondilitis humeral (también llamado “codo del tenista”), están también relacionadas con el tiempo de trabajo ante la computadora.
No son las únicas. El tratamiento de los diferentes pacientes demuestra que entre los efectos de la “demasiada computación” se enumeran los daños al tejido conectivo, en el fibrocartílago, ligamentos y tejido sinovial, así como la fatiga muscular y la prevalencia de procesos inflamatorios de diversos tipos.
Dolor intenso en el cuello, que puede agravarse u ocasionar hernias discales, síndromes cervicales, que en ocasiones se irradia al hombro y brazo, extienden su radio de molestias al causar insomnio, cefalea y dolor lumbar, o provocar daños más severos como artrosis de hombro, lesiones del manguito rotador del hombro, o roturas espontáneas del mismo.
Igualmente son frecuentes patologías la tenosinovitis, inflamaciones de las membranas sinoviales y fascias del antebrazo y brazo, y raros casos de bursitis.
Achacar todas estas afecciones al manejo de computadoras es erróneo, pero también sería ingenuo disminuir lo que su uso excesivo provoca en la salud humana. Varios organismos médicos internacionales, como la OMS, se han dedicado a fomentar estudios diversos que prueben la verdadera implicancia de este fenómeno a nivel mundial, aunque todavía no hay estadísticas fiables sobre su incidencia.
Lo cierto es que la euforia desmedida por un teclado, e incluso por los simples juegos electrónicos, causa un estrés muscular fuerte, que puede generar en diversas patologías, algunas al no atenderse a tiempo y agravarse, con un carácter irreversible.
CON LOS PIES EN EL SUELO
Mantener los pies en el suelo es fundamental cuando se trata de computación. No es una imagen metafórica, sino una de las primeras recomendaciones para quienes tienen que permanecer por una u otra causa, por largas horas delante de un monitor.
Es fundamental que el cuerpo ocupe una posición cómoda, que la espalda esté dibujando un ángulo de 90 grados con respecto a las piernas, y que la mesa sea baja para permitir que los brazos y manos descansen sobre el teclado con soltura.
También se recomienda utilizar sillas de altura ajustable, deslizables, con respaldo variable, que permitan encontrar la mejor posición para cada operador, y así los pies no queden colgando.
En el caso del monitor, debe ser móvil para orientarlo según la estatura de quien lo use, y si es posible tener cerca un atril colgante o colocado entre el teclado y el monitor para ayudar a sostener papeles. La pantalla debe quedar en un ángulo de 20 grados por debajo de la línea de visión, en especial para los menores, ya que son ellos los más afectados al erguir la cabeza para ver la pantalla.
En el caso de los niños las recomendaciones son aún más cuidadosas, y muchos profesores afirman que no deben estar más de veinte minutos seguidos en la misma posición, así como colocar el teclado al alcance de sus manos, para evitarles estiramientos innecesarios de los miembros inferiores y por tanto fatiga física excesiva.
A la máquina no hay que tenerle miedo ni fobia, solo tomar precauciones. Descansar cada cierto tiempo, levantarse, caminar, hacer algunos ejercicios, son cosas muy sencillas que le pueden hacer llevadera la inmovilización prolongada. Hay que evitar, por encima de todo, convertirnos en esclavos del mouse.
sábado, marzo 01, 2008
Fiebre Amarilla
Es una infección viral transmitida por mosquitos.
Causas, incidencia y factores de riesgo
La fiebre amarilla es causada por un pequeño virus que se transmite por la picadura de mosquitos.
Cualquier persona puede contraer la fiebre amarilla, pero las personas de mayor edad presentan un riesgo mayor de infección severa. Si una persona es picada por un mosquito infectado, los síntomas generalmente se desarrollan entre 3 y 6 días más tarde.
Síntomas
* Arritmias, disfunción cardíaca
* Sangrado (puede progresar a hemorragia)
* Coma
* Disminución de la micción
* Delirio
* Fiebre
* Dolor de cabeza
* Ictericia
* Dolores musculares (mialgia)
* Cara, lengua y ojos rojos
* Convulsiones
* Vómitos
* Vómitos con sangre
Signos y exámenes
Una persona con fiebre amarilla avanzada puede presentar signos de insuficiencia hepática, insuficiencia renal y shock.
Si la persona presenta síntomas de fiebre amarilla, debe comunicárselo al médico en caso de haber viajado a zonas donde se sabe que prolifera la enfermedad. El diagnóstico se puede confirmar por medio de exámenes de sangre.
Tratamiento
No existe un tratamiento específico para la fiebre amarilla. El tratamiento de los síntomas puede incluir:
* Hemoderivados para el sangrado severo
* Diálisis para la insuficiencia renal
* Líquidos por vía intravenosa (líquidos intravenosos)
Expectativas (pronóstico)
La fiebre amarilla fluctúa en severidad. Las infecciones graves con sangrado interno y fiebre (fiebre hemorrágica) son mortales hasta en la mitad de los casos.
Complicaciones
* Coma
* Muerte
* Coagulación intravascular diseminada (CID)
* Insuficiencia renal
* Insuficiencia hepática
* Parotiditis
* Infecciones bacterianas secundarias
* Shock
Situaciones que requieren asistencia médica
Se debe solicitar atención médica por lo menos 10-14 días antes de viajar a una zona endémica de fiebre amarilla con el fin de averiguar si es necesaria la vacunación contra esta enfermedad.
La persona le debe comentar al médico de inmediato si ella o su hijo presenta fiebre, dolor de cabeza, dolores musculares, vómito o ictericia, especialmente si ha viajado a una zona en donde se sabe que se da la fiebre amarilla.
Prevención
Si va a viajar a un área en donde la fiebre amarilla es común, debe:
* Dormir en casas con mallas protectoras
* Usar repelentes contra mosquitos
* Llevar puesta ropa que cubra todo el cuerpo
Existe una vacuna efectiva contra la fiebre amarilla, por lo que la persona debe preguntarle al médico, al menos 10-14 días antes del viaje, si debe vacunarse contra este tipo de fiebre.
Importante:
En la ciudad de Buenos Aires, desde ayer se amplió la cantidad de centros que aplican la vacuna contra la fiebre amarilla. Al local del área de Sanidad de Fronteras (Huergo 690) se sumaron los Centros de Salud Comunitaria N° 9 (Irala 1254, 4302-9983) y N° 21 (Gendarmería Nacional 522, 4313-6985); el hospital Muñiz (Uspallata 2272, 4315-4414); el hospital Durand (Díaz Vélez 5044, 4982-2126); el hospital Santojanni (Pilar 950, 4630-5501); el hospital Elizalde (Montes de Oca 40, 4307-5898), y el hospital Gutiérrez (Sánchez de Bustamante 1390, 4962-2011).
viernes, febrero 08, 2008
Cómo levantarse del suelo luego de una caída
Antes que nada es imprescindible que nadie lo intente levantar si presenta algún dolor, (sobre todo en el caso de gente mayor en quienes pueden producirse fracturas a causa de la osteoporosis). Si ésta es su situación debe pedir que llamen urgente a una ambulancia.En ausencia de dolor, puede seguir estos pasos para incorporarse con menor esfuerzo:
1. Colocarse en posición boca arriba.
2. Girar hacia un costado y apoyar el codo.
3. Impulsarse desde el codo hacia la mano.
4. Inclinar las piernas hacia el mismo lado donde apoya la mano.
5. Con la mano contraria flexionar las piernas.
6. Colocarse en posición de cuatro patas, flexionando una pierna a la vez.
7. Sostenerse con una mano de algo firme.
8. Flexionar la pierna del mismo lado que la mano del punto 7.
9. Apoyarse sobre la misma rodilla con la mano contraria.
10. Impulsarse hacia arriba y mantener erguida la columna y la cabeza.
Próximamente incluiremos fotos para facilitar la comprensión del texto.
lunes, octubre 22, 2007
Alerta, preocupa en el mundo
la exposición a Rx y TAC
innecesarias
Efectos de los diagnósticos por imagen.
A pesar de que la radiación que emiten los exámenes radiológicos eleva el riesgo de desarrollar cáncer, en los últimos años se multiplicó la cantidad de estudios solicitados. Lo grave, aseguran los especialistas, es que muchas veces son injustificados. Un flamante estudio determinó que entre 1989 y 2006 creció en los Estados Unidos casi un 600% la dosis per cápita de radiación derivada del diagnóstico por imagen. Si bien aquí no hay estadísticas, los expertos señalan que la tendencia es similar.
La cantidad de estudios radiológicos aumentó exponencialmente en el país. Rayos X y tomógrafos emiten radiación ionizante. La ecografía (no ionizante) es menos perniciosa, pero los expertos señalan que no hay que abusar.
Todos los mortales estamos sometidos a diario a radiaciones que provienen del cosmos o de distintos materiales de la tierra. Si a usted le realizan una placa radiográfica de tórax recibirá en segundos la radiación natural que acumularía en tres días; si fuera una tomografía computarizada, equivaldría a la de cuatro años. Claro que a cambio de estas dosis extra, que no son inocuas al organismo, se obtienen datos que permiten salvar, en muchos casos, la vida. Pero en el mundo comienza a inquietar el aumento de pruebas innecesarias que exponen a los pacientes a niveles récord de radiación.
Debido al radiodiagnóstico médico, hoy la dosis que recibe la población mundial es un 50% mayor a la que es sometida de manera natural. Y el problema es que la radiación incrementa el riesgo de cáncer.
Una tomografía de abdomen de 20 milisievert aumenta el uno por mil la probabilidad de tener cáncer. Es decir, que si uno se hace diez tomografías, el peligro aumenta el 1%”.
Aclaración importante: milisievert (mSv) es la unidad en la que se mide la dosis de radiación. La máxima permitida en la actualidad para trabajadores expuestos a ella es de 20 mSv anuales (sin sobrepasar los 100 mSv en cinco años).
Evolución. Si bien desde el descubrimiento de los rayos X en el siglo XIX se conocen sus riesgos, hasta ahora no se los pudo sustituir porque permiten detectar en forma precoz lesiones que de otro modo pasarían inadvertidas. Además, la tecnología avanzó enormemente; la dosis de la mamografía, se redujo 20, 30 y 40 veces en relación a la de la década del 70.
Si una tomografía, que equivale en radiación a 500 radiografías de tórax, permite detectar un incipiente tumor, no hay dudas de sus ventajas. Siempre el beneficio es superior al perjuicio. No hay discusión en este sentido. Lo que se trata de evitar son los estudios injustificados, donde en el último año estudiaron las guías de recomendación de otros países para establecer criterios de prescripción para la Argentina.
Si un estudio no determina un cambio de conducta, no tiene sentido hacerlo, además sería muy importante llevar registros para no repetir exámenes. Y destacó que muchas veces es el propio paciente el que presiona al médico para que le ordene una tomografía, sin tener claro los riesgos a los que se expone.
No siempre sobran
A veces son excesivos, pero también hay estudios radiológicos que escasean. La mamografía permite detectar el cáncer de mama. Y la mujer argentina es agredida por esta enfermedad porque, paradójicamente, el grupo de riesgo no llega a realizarse el control. Como el efecto de la radiación es acumulativo a lo largo de la vida, sería importante contar con una historia clínica electrónica accesible desde cualquier hospital porque esto disminuirá la probabilidad de repetir estudios.
Un programa piloto en España implementó una tarjeta infantil de exposición a radiaciones ionizantes, con el fin de hacer un seguimiento de los exámenes en los niños. Por todo esto, la Sociedad Argentina de Radiologia dará a conocer una guía de criterios de prescripción de estos estudios. Busca mejorar la práctica en sí, porque de acuerdo con los parámetros operativos, un mismo estudio se puede hacer con más o menos dosis. La idea es establecer protocolos para que el paciente reciba siempre la mínima.
jueves, julio 26, 2007
Bronquiolitis y Kinesiologia
La bronquiolitis es una enfermedad común respiratoria, provocada por una infección viral que afecta los bronquios mas pequeños denominados "bronquiolos", que llevan el aire a los pulmones. A medida que estas vías aéreas se inflaman, se obstruyen y se llenan de mucosidad, haciendo que al niño le cueste respirar.
Por lo general, se da en los dos primeros años de vida, con una mayor incidencia entre los 3 y los 6 meses. La concurrencia a centros para el cuidado de niños (guarderias) y la exposición al humo del cigarrillo también pueden aumentar las probabilidades de que un lactante desarrolle bronquiolitis.
La mayor parte de las veces se trata de una enfermedad leve, pero algunos lactantes enferman mas intensamente, empiezan a necesitar oxigeno y requieren internación.
Los niños que han padecido bronquiolitis tienen más probabilidades de desarrollar asma en una etapa posterior de la vida, pero aún no resulta claro si la bronquiolitis provoca el asma, o si los niños que finalmente presentaran asma simplemente eran más propensos a desarrollar bronquiolitis durante la lactancia.
La bronquiolitis suele ser provocada por una infección viral, generalmente el virus sincitial respiratorio (VSR). Otros virus asociados con la bronquiolitis incluyen el virus de la gripe y el adenovirus. Las infecciones que pueden provocar bronquiolitis son contagiosas.
 Signos y síntomas
Signos y síntomasLos primeros síntomas de la bronquiolitis suelen ser iguales a los de un resfriado común: secreciones en la nariz y tos leve.
Estos síntomas, que duran uno o dos días, son seguidos de un incremento de la tos y la aparición de un sonido sibilante (silbidos agudos al exhalar).
En algunos casos, se desarrollan gradualmente dificultad respiratorias más severa, marcadas por lo siguiente: con respiración poco profunda, rápida (60 a 80 veces por minuto), latidos cardíacos acelerados, hundimiento del cuello y el tórax con cada respiración, conocido como "retracciones" o "tiraje", aleteo de las fosas nasales, irritabilidad, con dificultad para comer y/o dormir.
Duración
Suele durar aproximadamente 7 días, pero algunas veces la tos y las secresiones pueden continuar durante semanas. Por lo general, la enfermedad llega a su pico en el segundo o tercer día después de que el niño comienza a toser y después desaparece en forma gradual.
Tratamiento
Afortunadamente, la mayoría de los casos de bronquiolitis son leves y no requieren tratamiento especial. Los antibióticos no son útiles para tratar la bronquiolitis, porque es una infección viral. En algunos casos, se administran medicamentos parecidos a los que se usan en el asma (beta adrenergicos) para ayudar a abrir las vías aéreas del niño. Los corticoides orales o endovenosos no han demostrado ser efectivos y pueden ser peligrosos.
Los lactantes con problemas para respirar siempre deben ser evaluados por un médico. Los lactantes más enfermos pueden requerir internación para ser controlados de cerca y recibir líquidos y oxígeno húmedo.
En los casos muy graves, se coloca a bebés en respiradores para ayudarlos a respirar hasta que comienzan a mejorar.
A la mayoría les alcanza con ser tratados en su hogar.
El mejor tratamiento para la mayoría es tiempo para recuperarse y líquidos orales.
Sin embargo, quizá resulte complicado asegurarse de que un niño reciba suficiente líquido, porque los lactantes con bronquiolitis pueden no tener ganas de beber. Por lo tanto, se deben ofrecer líquidos al niño en pequeñas cantidades con mayor frecuencia que la habitual.
A fin de facilitar la respiración, es necesario que utilicen un vaporizador o baños de vapor, y nebulizaciones. Durante los meses de invierno el aire de la habitación del niño puede secarse por la calefacción; secando a su vez las vías aéreas y hacer que la mucosidad sea más viscosa. Evite los vaporizadores directos con agua caliente ya que pueden provocar quemaduras.
Inclinar levemente el colchón del niño puede ayudar a reducir el esfuerzo por respirar. El uso de una perita o de un aspirador manual y gotas nasales de solución salina pueden ayudar a mantener libre la nariz del bebé. Esto puede ser útil antes de alimentarlo y de dormir, siempre que el bebé lo tolere. Administre paracetamol o ibuprofeno (después de los 6 meses) si hubiera fiebre de mas de 38 C para bajar la fiebre y hacer que el niño esté más cómodo.
domingo, junio 03, 2007
El poder de las manos: la mejor herramienta terapéutica
Las consultas por molestias vinculadas con la columna vertebral han aumentado en forma alarmante en los últimos años, sobre todo en personas jóvenes. La vida sedentaria, el uso de la PC y el estrés que se transforma en tensión muscular son las principales causas de estas patologías.
El 50% de los dolores o contracturas son de causa postural. Un pequeño dolor puede derivar en incapacidades importantes, mareos, desórdenes visuales, hernias de disco e incluso complejas intervenciones quirúrgicas.
Esto sucede porque la gente le resta valor a su dolencia. Debemos buscar todo el tiempo posturas en las que las molestias no aparezcan. Incluso pequeños cambios como pasar de tacos altos a bajos o viceversa, pueden dar comienzo a cambios posturales que fatigan el músculo sin que nos demos cuenta. La importancia de valorar las molestias reside en que el daño comienza a ser visible en las placas cuando el 40% de la articulación ya está afectada.
Entre las dolencias más comunes, el primer puesto se lo llevan las de las cervicales, seguidas por las lumbares y por último las dorsales.
Si bien la onda corta, ultrasonido, magnetoterapia, laser, etc. han demostrado probada eficacia, los pacientes piden más masajes. Parecen aportar un plus terapéutico necesario en esta época y que tiene que ver con el contacto físico humano.
Sea como sea, hoy los doloridos pacientes buscan literalmente ponerse en manos de otro. Dentro de las técnicas ejercidas por kinesiólogos fisiatras, la reeducación postural global (RPG), es una técnica para el tratamiento integral de la cadena músculo-esquelética.
Aún no existe título oficial, pero es una materia de la Universidad de Buenos Aires (UBA) y pueden ejercerla kinesiólogos o profesionales con titulo equivalente que hayan hecho el posgrado, por ahora privado.
Se aplica en casos de escoliosis, problemas cervicales, lesiones articulares, lumbares, del deporte. Busca estirar la cadena músculo-esquelética y corregir malas posturas. Para ello, el terapeuta trabaja todo el tiempo sobre el cuerpo del paciente, que va realizando diversas posturas. Presta mucha importancia a la respiración.
La gente acude a nosotros porque además de decidir un tratamiento, tenemos una mirada integral del paciente y nuestro objetivo es determinar el origen del dolor, que no siempre está donde se siente.
La osteopatía
Aclaremos que no tenemos nada que ver con los también llamados osteópatas, médicos dedicados a las patologías metabólicas de los huesos, como la osteoporosis, diplomados en la UBA y de la Escuela Osteopática Argentina.
Los osteópatas (de ostheon: lo medular) formados en dicha escuela (que funciona en la Facultad de Medicina) son todos kinesiólogos que realizan un posgrado de cinco años para recibir su título (por ahora en vías de oficializarse).
Los osteópatas realizan un interrogatorio, hacen tests de movilidad de distintas zonas, revisan todo el cuerpo y hacen mucho hincapié en lo que no se debe tocar.
Las técnicas osteopáticas pueden dividirse en dos:
-las de impulso o quiroprácticas.
-las blandas: masajes y movimientos efectuados sobre el cuerpo del paciente.
El paciente continúa con ejercicios en su casa, debe generar sus propios recursos para recuperarse.
Descontracturarse
Si bien hay cada vez más tipos de masajes, hay que distinguir entre los masajes terapéuticos y descontracturantes, ejercidos por kinesiologos o kinesiólogos fisiatras, de las que son técnicas relajantes, ejercidos por masajistas con menor formación. Esto no descarta que logren buenos resultados al eliminar tensiones nerviosas, pero hay que estar seguro de que la patología es leve y pedir el visto bueno del médico.
Dentro de estas técnicas, gozan de mucho respeto entre los profesionales técnicas como la digitopuntura (para relajación y analgesia), el shiatzu (para sedación y relajación), el yoga (que combina posturas). Muchas veces se utilizan varios en forma combinada y a casi todos suele sumarse la reflexología (que estimula determinados puntos de los pies).
Sea cual fuere el masaje elegido, éste siempre debe ser suave y tranquilo. Si es muy intenso vuelve a depositarse calcio en el músculo, lo que luego agrava el dolor. Y tener especial cuidado con las técnicas de tracción (tirar del cuello, por ejemplo) porque pueden dañar pequeños nervios dentro de la columna.
domingo, abril 22, 2007
Cómo mejorar la comunicación con los pacientes ancianos
1. Dedique más tiempo a los pacientes ancianos.
2. Disminuya al mínimo los distractores visuales y auditivos.
3. Siéntese cara a cara con el paciente.
4. No subestime el poder del contacto visual.
5. Escuche al paciente sin interrumpirlo.
6. Hable lentamente, con voz clara y audible.
7. Utilice palabras y oraciones cortas y simples.
8. Trate un tema por vez.
9. Simplifique y escriba sus instrucciones.
10. Use gráficos, maquetas e ilustraciones para complementar su mensaje.
11. Resuma con frecuencia los puntos más importantes.
12. De a su paciente la oportunidad de hacer preguntas.
13. Cite a los pacientes ancianos a primeras horas del día.
14. Salúdelos cuando llegan al consultorio.
15. Siéntelos en un lugar tranquilo y confortable.
16. Haga signos, dibujos y folletos de lectura fácil.
17. Esté preparado para acompañar al paciente de una habitación a otra.
18. Observar periódicamente al paciente mientras espera en el consultorio.
19. Toque al paciente para mantenerlo relajado y atendido.
20. Salúdelo al partir, para finalizar la visita con una nota positiva.
miércoles, febrero 28, 2007
Mentiras y verdades de los tratamientos anti-envejecimiento
El envejecimiento es un proceso biológico que presentan todos los organismos multicelulares. Es importante diferenciar la longevidad máxima –regula la mayor expectativa de vida, determinada por los genes- de la longevidad media –influida por factores ambientales y el estilo de vida-.
Las intervenciones anti-envejecimiento son medidas que intentan lentificar, detener, revertir el fenómeno del envejecimiento y extender la vida humana.
Alternativas como la manipulación genética o la utilización de células madre no resultan alcanzables y podrían tener efectos secundarios indeseables.
Lo importante es incrementar nuestra longevidad media, no la máxima, a través de la nutrición, la actividad física y mental y el control del estrés emocional; sumado al abandono de hábitos nocivos como el alcohol, tabaco, etc.
Concluyendo, es necesario realizar cambios sustanciales en la manera de envejecer, incorporando nuevos estilos de vida más activos y manteniendo hábitos saludables para mejorar la calidad de vida y lograr un incremento en la cantidad de años; teniendo como premisa vivir activo y saludable para envejecer mejor.
domingo, enero 28, 2007
Errores de higiene en la cocina.
OLVIDAR DE LAVARSE LAS MANOS
Lávese las manos con jabón y agua caliente al menos durante 20 segundos antes de preparar la comida y después de manejar platos sucios, ir al baño, limpiar su nariz o cambiar los pañales de su bebé.
NO LAVAR LOS PRODUCTOS
Es aconsejable pelar la fruta y tomar cápsulas de fibra como sustitutivo.
NO GUARDAR LA COMIDA EN LA HELADERA
En cuanto la comida se enfríe debe guardarse en la heladera para que el frío evite la proliferación de las bacterias.
Esas "sobras" se pueden recalentar, pero siempre que sea en las 24 horas siguientes.
DEJAR MEDIO CRUDOS LA CARNE O EL PESCADO
Cocinar bien la carne, tanto las carnes rojas, como la de los pollos o las aves para destruir todas las bacterias.
DEJAR PASAR DEMASIADO TIEMPO HASTA GUARDAR LOS PRODUCTOS CONGELADOS EN EL FREEZER
Cuando un alimento congelado tiene hielo, eso quiere decir que en algún momento ha comenzado a descongelarse. ¡rechácelo!
jueves, diciembre 28, 2006
sábado, noviembre 25, 2006
Condroitina, lo ultimo para el tratamiento de la artrosis
El día 15 de Noviembre se presentó, dentro del marco del congreso anual del Colegio Americano de Reumatología (ACR), que tiene lugar en Washington, el Study on Osteoarthritis Progressuion Prevention (STOPP), donde se demuestra que el condroitín sulfato evita la reducción del espacio intraarticular significativamente. El estudio se llevó a cabo durante dos años y sobre más de 600 pacientes.
M. Hochberg, jefe de la División de Reumatología e Inmunología Clínica de la Escuela de Medicina de la Universidad de Maryland, señaló el alto nivel de prescripción y consumo de los fármacos condroprotectores, en una sesión de Perspectivas del sulfato de glucosamina y condroitín sulfato, celebrada en dicho congreso.

Estos fármacos son eficaces tanto en el control de los síntomas, como en el control de la progresión radiológica, además con un alto índice de seguridad. Afirma Roland Moskowitz, reumatólogo de la Case Western Reserve University de Cleveland (Ohio).
La combinación de los fármacos condroitín sulfato y sulfato de glucosamina, muestran un 80 por ciento de alivio del dolor artrósico severo, demostrando mayor eficacia frente los tratamientos tradicionales. Aseguró el director de Reumatología de la Universidad de UTA.
Fuente: azprensa
Para una mejor calidad de vida, vea Sistema de Atención
 Un nuevo concepto en fisioterapia y rehabilitación, la conjunción
entre la profesionalidad y el trato personalizado.
Unas manos expertas en rehabilitación nos permiten ofrecerle un
servicio de 1ª calidad.
Un nuevo concepto en fisioterapia y rehabilitación, la conjunción
entre la profesionalidad y el trato personalizado.
Unas manos expertas en rehabilitación nos permiten ofrecerle un
servicio de 1ª calidad.
- El equipo AKIPER realiza la rehabilitación y reeducación de pacientes portadores de discapacidad o limitación funcional, y además utiliza procedimientos físicos con fines terapéuticos, haciendo un estudio personalizado en cada caso, examinando las causas y aplicando el tratamiento más indicado para conseguir sin dolor la eficaz recuperación en la mayoría de las personas.
- Las consultas son por patologías variadas, incluyendo pacientes neurológicos, reumatológicos, traumatológicos, quirúrgicos, respiratorios y pediátricos, si bien la mayoría son por dolor y disfunción del aparato locomotor.
- En todos los casos nuestro objetivo final de tratamiento será el restablecimiento de la función o funciones que fueron dañadas por la noxa (enfermedad o traumatismo) o que quedaron después del tratamiento.
Patologías más frecuentemente tratadas

•Traumatológicas: incluyendo fracturas, cualquiera haya sido su localización y el método de reducción, endoprótesis (de cadera, rodilla, hombro), cirugía de raquis (por ejemplo hernias de disco, síndromes de canal estrecho, escoliosis), y problemas ortopédicos (ej. Pie plano, actitudes escolióticas, etc.) traumatismos de partes blandas (esguinces, luxaciones después de su reducción, rupturas tendinosas, etc.).

•Reumatológicas: Artrosis, artritis y enfermedades inflamatorias sistémicas , afecciones de columna vertebral con expresión clínica variada, que van desde un síndrome doloroso agudo o crónico a un compromiso neurológico central o periférico, la afección cardiorespiratoria, alteraciones de la estática y la marcha, alteraciones de sistema nervioso vegetativo (algioneurodistrofia).

•Deportivas: Se efectúa el tratamiento y la rehabilitación de las lesiones ocasionadas por la práctica de actividad física y/o deportiva: esguinces, luxaciones, fracturas, desgarros, tendinitis. Además se realiza la enseñanza al paciente o deportista de la PREVENCIÓN de dichas lesiones.
 •Neurológicas/Neuroquirúrgicas: comprende alteraciones a nivel del Sistema Nervioso Central, dentro de las cuales destacamos los Accidentes Cerebro Vasculares (ACV), las lesiones raquimedulares, el Parkinson y otras enfermedades menos frecuentes. Sistema Nervioso periférico, originado a cualquier nivel desde raíz a tronco nervioso, incluyendo las lesiones traumáticas, los atrapamientos y las enfermedades que se manifiestan con toque a este nivel unión mioneural y afecciones musculares como la miastenia, y distrofias musculares.
•Neurológicas/Neuroquirúrgicas: comprende alteraciones a nivel del Sistema Nervioso Central, dentro de las cuales destacamos los Accidentes Cerebro Vasculares (ACV), las lesiones raquimedulares, el Parkinson y otras enfermedades menos frecuentes. Sistema Nervioso periférico, originado a cualquier nivel desde raíz a tronco nervioso, incluyendo las lesiones traumáticas, los atrapamientos y las enfermedades que se manifiestan con toque a este nivel unión mioneural y afecciones musculares como la miastenia, y distrofias musculares.
•Geriátricas: Rehabilitación de las secuelas producidas por daño neurológico y/o post-operatorios. Cuidado de posiciones del paciente postrado, tratamiento de escaras.
•Quirúrgicas: Cirugía general apoyo pre y postoperatorio. Cirugía de tórax: fundamental para obtener un buen postoperatorio, requiere preparación preoperatoria especial según la cirugía a realizar. Cirugía de abdomen: fundamental para obtener un buen postoperatorio, requiere preparación preoperatoria especial según la cirugía a realizar. Cirugía plástica por ejemplo en manos traumáticas, síndromes de atrapamiento, cirugía de mano artrósica o reumática, transposiciones tendinosas, etc.
•Respiratorias: EPOC, Asma bronquial, Bronquitis crónica, Neumonías.
•Pediátricas: fundamentalmente en niños portadores de discapacidad por enfermedad o lesión congénita o adquirida, alteraciones posturales, respiratorias, etc.

•Estéticas: celulitis, estrías, flaccidez, tratamiento modelador.
La característica más importante de la especialidad es la concepción del paciente en forma integral como un individuo somato-psico-social, lo que nos permite la planificación del tratamiento rehabilitador, que tendrá objetivos claros y dinámicos, individuales para cada paciente, limitado en el tiempo de acuerdo al cuadro clínico, la evolución y la respuesta al tratamiento obtenida, y será hecho en la forma más eficiente posible utilizando todos los recursos humanos y técnicos con que contamos.

Nos basamos en la aplicación de técnicas manuales: masoterapia, manipulaciones vertebrales, drenaje linfático manual, rehabilitación del aparato locomotor por el método Kabat, rehabilitación cardio-respiratoria.
Contamos con aparatos de ultima generación en fisioterapia:
La Fisioterapia es el conjunto de métodos, actuaciones y técnicas, que mediante la aplicación de medios físicos, curan, previenen y adaptan a personas discapacitadas o afectadas de disfunciones psicosomáticas, somáticas y orgánicas o a las que deseen mantener un nivel adecuado de salud. Así que los objetivos asistenciales de una clínica de fisioterapia serán prevenir, tratar y curar enfermedades, y en el caso de que quede alguna secuela o discapacidad, ayudar al individuo en su adaptación al entorno; pero no sólo tratamos con sujetos enfermos, también ayudamos a los sanos previniendo enfermedades de diversas maneras.
Magnetoterapia – Laserterapia –Electroterapia – Ultrasonido – Onda Corta especializándonos en la atención domiciliaria con la aparatología descripta conforme a la patología a tratar.
Asistencia Kinésica Personalizada a Domicilio es un programa específico para la atención de las personas afectadas por una discapacidad física. Este programa está basado en la cultura asistencial, la cual hace posible que los servicios que ofrecemos den a nuestros pacientes la confianza de poder contar con la eficacia, la seguridad y la calidad que nos caracterizan. El sistema de rehabilitación intensiva consta de una evaluación periódica en el área neurológica, reumatológica, traumatológica y osteomuscular determinando un tratamiento para cada individuo. Realizamos una evaluación de las posibilidades reales de recibir un tratamiento de rehabilitación de acuerdo a la patología en la primer consulta.
Se atiende todo tipo de medicina prepaga y obras sociales por sistema de reintegros.
Consúltenos
Lic. Enrique Osvaldo Daniele (y equipo)
Kinesiólogo - Fisiatra
eodaniele@ciudad.com.ar
edaniele@yahoo.com
Celular: 15-4472-9764
Tel: 4701-5784
Buenos Aires - Argentina





